ThS BS Trần Hữu Hiền
Tốt nghiệp bằng DIU ĐH Corse CH Pháp
Giới Thiệu
Bệnh trào ngược dạ dày-thực quản (Gastroesophageal Reflux Disease – GERD) là một tình trạng phổ biến trong y học, gây ra bởi sự trào ngược các nội dung từ dạ dày lên thực quản, dẫn đến các triệu chứng khó chịu và/hoặc biến chứng. Để cải thiện tính đặc hiệu trong chẩn đoán và quản lý GERD, Lyon Consensus 2.0 đã được cập nhật dựa trên các nghiên cứu mới nhất, được công bố vào ngày 21 tháng 9 năm 2023 trên tạp chí Gut.

1. Định Nghĩa Các Thuật Ngữ Mới về GERD
Lyon Consensus 2.0 đã giới thiệu một số khái niệm và thuật ngữ mới nhằm nâng cao tính chính xác trong chẩn đoán và quản lý GERD:
- Actionable GERD: Là tình trạng GERD mà các kết quả xét nghiệm thực quản (như nội soi hoặc giám sát trào ngược) cung cấp bằng chứng rõ ràng, hỗ trợ việc điều chỉnh, nâng cấp hoặc cá nhân hóa phương pháp quản lý cho bệnh nhân có triệu chứng. Đây là trường hợp cần can thiệp dài hạn bằng thuốc ức chế bơm proton (Proton Pump Inhibitor – PPI), phẫu thuật (như fundoplication nội soi hoặc magnetic sphincter augmentation – MSA), hoặc các liệu pháp nội soi khác.
- GERD Chưa Được Chứng Minh (Unproven GERD): Là tình trạng bệnh nhân chưa có bằng chứng rõ ràng về GERD từ nội soi hoặc giám sát trào ngược trước đó. Đối với nhóm này, các xét nghiệm như giám sát pH kéo dài hoặc pH-impedance được thực hiện khi không dùng thuốc ức chế tiết acid để xác định hoặc loại trừ GERD.
- GERD Đã Được Chứng Minh (Proven GERD): Là tình trạng bệnh nhân có bằng chứng kết luận từ nội soi (như viêm thực quản độ LA B, C, D hoặc Barrett’s esophagus) hoặc giám sát trào ngược bất thường. Với nhóm này, nếu triệu chứng vẫn tồn tại dù đã điều trị tối ưu, sẽ sử dụng giám sát pH-impedance khi đang dùng PPI để đánh giá GERD kháng trị.
- Trào Ngược Kháng Trị (Refractory GERD): Là tình trạng GERD không cải thiện dù đã điều trị tối ưu bằng PPI, thường được xác định qua các tổn thương niêm mạc (như viêm thực quản độ LA B trở lên) hoặc giám sát pH-impedance bất thường khi đang dùng thuốc.
- Thời Gian Tiếp Xúc Acid (Acid Exposure Time – AET): Là tỷ lệ phần trăm thời gian thực quản tiếp xúc với acid (pH < 4) trong 24 giờ, được đo bằng giám sát pH hoặc pH-impedance. Các ngưỡng AET (< 4%, 4-6%, > 6%) được sử dụng để phân loại GERD bình thường, không rõ ràng hoặc bất thường.
- Trở Ngại Đêm Trung Bình (Mean Nocturnal Baseline Impedance – MNBI): Là chỉ số đo độ cản trở điện trở niêm mạc thực quản vào ban đêm, phản ánh tổn thương niêm mạc do trào ngược, thường được sử dụng như một chỉ số hỗ trợ trong giám sát pH-impedance.
Những định nghĩa này giúp phân biệt rõ ràng các giai đoạn và mức độ GERD, từ đó định hướng chiến lược chẩn đoán và điều trị phù hợp.

2. Triệu Chứng của GERD
Triệu chứng của GERD được phân loại dựa trên mức độ liên quan đến các đợt trào ngược, bao gồm:
- Triệu Chứng Thường Gặp (Typical Symptoms):
- Đau Thực Quản (Heartburn): Cảm giác nóng rát sau xương ức, thường sau khi ăn.
- Trào Ngược (Regurgitation): Sự trào ngược thức ăn hoặc dịch dạ dày lên họng hoặc miệng.
- Đau Ngực Thực Quản (Esophageal Chest Pain): Đau ngực liên quan đến thực quản, có thể nhầm với đau tim.
- Triệu Chứng Ít Liên Quan (Atypical Symptoms):
- Ho mãn tính, khàn giọng, hoặc hen suyễn có thể liên quan đến trào ngược, nhưng tỷ lệ xác nhận thấp.
- Ợ hơi (Supragastric Belching): Hiện tượng nuốt không khí quá mức, được xác định qua pH-impedance với sự tăng nhanh điện trở trong thực quản.
- Ruminaton: Hành vi tái nhai thức ăn, thường xảy ra sau bữa ăn và cần được phân biệt với trào ngược.
- Triệu Chứng Không Liên Quan (Unrelated Symptoms):
- Đau bụng, buồn nôn, hoặc khó nuốt không do trào ngược (trừ khi nhầm lẫn với đau thượng vị).
Lyon Consensus 2.0 khuyến nghị thử nghiệm thuốc ức chế acid (PPI) cho các triệu chứng điển hình mà không có dấu hiệu báo động (alarm symptoms), trong khi các triệu chứng không điển hình cần xét nghiệm trước khi can thiệp dài hạn.
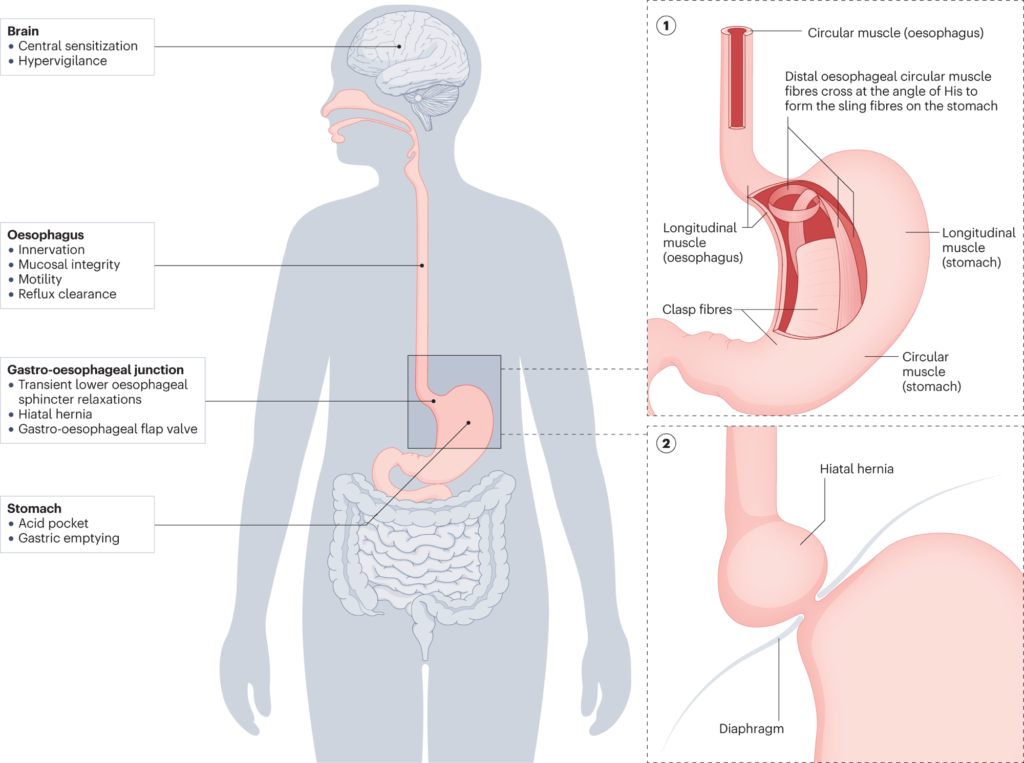
3. Chẩn Đoán GERD và Phương Pháp Theo Dõi với Tiêu Chuẩn Mới
3.1. Phương Pháp Chẩn Đoán
Chẩn đoán GERD dựa trên nội soi và giám sát trào ngược, với các tiêu chuẩn mới như sau:
- Nội Soi (Endoscopy):
- Bằng Chứng Kết Luận (Conclusive Evidence): Viêm thực quản độ LA B, C, D, Barrett’s esophagus (xác nhận qua sinh thiết), hoặc hẹp thực quản do loét (peptic stricture) được coi là bằng chứng chắc chắn của GERD.
- Yêu Cầu: Nội soi nên thực hiện sau ít nhất 2-4 tuần ngừng PPI để đánh giá chính xác, đặc biệt với GERD chưa chứng minh.
- Hỗ Trợ (Supportive Evidence): Thoát vị hoành (hiatal hernia) là dấu hiệu hỗ trợ, nhưng sinh thiết thông thường không được khuyến nghị.
- Giám Sát Trào Ngược (Ambulatory Reflux Monitoring):
- Đối với GERD Chưa Chứng Minh:
- Giám Sát pH Không Dây Kéo Dài (Prolonged Wireless pH Monitoring): Là phương pháp ưu tiên, kéo dài 96 giờ, với ngưỡng AET < 4% loại trừ GERD, AET > 6% trên ≥ 2 ngày xác nhận GERD, và AET < 4% với mối liên hệ triệu chứng-trào ngược dương tính (> 95% Symptom Association Probability – SAP hoặc > 50% Symptom Index – SI) chẩn đoán nhạy cảm trào ngược (reflux hypersensitivity).
- Giám Sát pH-impedance: Hữu ích khi nghi ngờ ợ khí dạ dày, ruminaton, hoặc triệu chứng phổi, nhờ khả năng phát hiện trào ngược không acid và tính toán MNBI.
- Đối với GERD Đã Chứng Minh với Triệu Chứng Kéo Dài:
- Giám Sát pH-impedance khi Dùng PPI: Được sử dụng để đánh giá GERD kháng trị, với ngưỡng AET > 4% hoặc > 80 đợt trào ngược chỉ định can thiệp nâng cao (như phẫu thuật).
- Đối với GERD Chưa Chứng Minh:
3.2. Tiêu Chuẩn Mới Theo Lyon Consensus 2.0
- Ngưỡng AET (Acid Exposure Time):
- < 4%: Bình thường, loại trừ GERD.
- 4-6%: Không rõ ràng, cần thêm bằng chứng hỗ trợ.
- 6% trên ≥ 2 ngày: Xác nhận GERD, cần điều trị.
- MNBI (Mean Nocturnal Baseline Impedance):
- Giá trị thấp (< 1500-2000 Ω) hỗ trợ chẩn đoán tổn thương niêm mạc do trào ngược, nhưng chỉ mang tính bổ trợ.
- Các Chỉ Số Đã Loại Bỏ: Chỉ số sóng peristaltic sau trào ngược (Postreflux Swallow-Induced Peristaltic Wave – PSPW) không còn được sử dụng do tính phức tạp và thiếu tính chuẩn hóa.
- Cá Nhân Hóa Chẩn Đoán: Tùy thuộc vào triệu chứng và nguồn lực, bác sĩ có thể chọn giữa giám sát pH không dây hoặc pH-impedance, đảm bảo tối ưu hóa hiệu quả và chi phí.
4. Kết Luận
Lyon Consensus 2.0 cung cấp một khung chẩn đoán hiện đại cho GERD, với các tiêu chuẩn rõ ràng như viêm thực quản độ LA B trở lên là bằng chứng kết luận, sử dụng giám sát pH kéo dài 96 giờ, và đánh giá GERD kháng trị bằng pH-impedance khi dùng PPI. Việc cá nhân hóa chiến lược chẩn đoán và điều trị dựa trên triệu chứng và bằng chứng xét nghiệm sẽ giúp tối ưu hóa quản lý GERD, đồng thời loại bỏ các tiêu chí không hiệu quả. Những cập nhật này không chỉ nâng cao tính đặc hiệu mà còn hỗ trợ phân biệt GERD với các rối loạn khác như rối loạn tương tác ruột-não (Disorders of Gut-Brain Interaction – DGBI), hướng tới cải thiện chất lượng cuộc sống cho bệnh nhân.
Tài liệu tham khảo:
Gyawali CP, et al. Gut 2024;73:361-371. doi:10.1136/gutjnl-2023-330616.



