ThS BS Trần Hữu Hiền
Thành viên Hội Gan Châu Âu EASL từ 2018
Đặt lịch khám bệnh gan qua zalo bs Hiền: 0987842200
Trong qúa trình điều trị lâm sàng tại Việt Nam và tu nghiệp tại BV King’s College Hospital chúng tôi đã gặp và xử trí đa dạng các trường hợp bệnh não gan với nhiều tình huống theo nguyên nhân và mức độ. Xin chia sẻ đến quý đồng nghiệp nội khoa và các sv y khoa năm 2 trở lên.

1. Định nghĩa và phân loại bệnh não gan
BỆNH NÃO GAN được định nghĩa là rối loạn chức năng não do suy gan và/hoặc shunt thông cửa – hệ thống, biểu hiện từ thay đổi tinh vi đến hôn mê (theo AASLD/EASL 2014 và EASL 2022). Không phải do nguyên nhân não khác gây ra, mà chủ yếu từ tích tụ amoniac và độc tố khác từ gan.
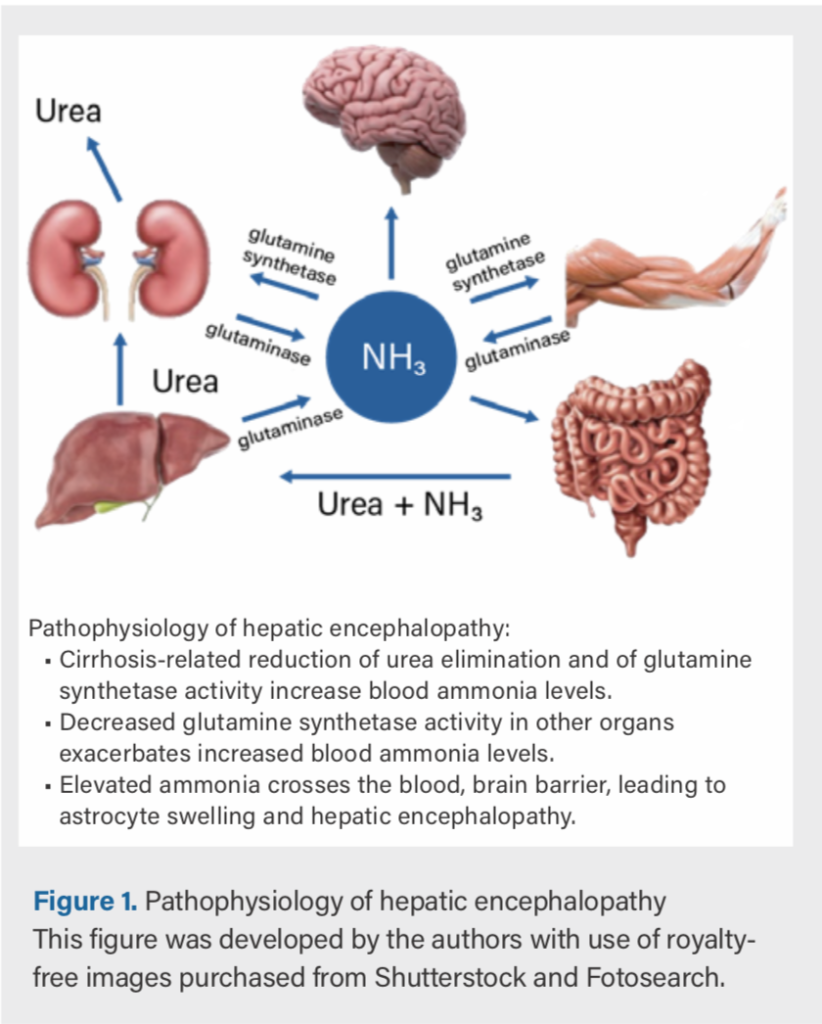
Phân loại bệnh não gan theo AASLD/EASL 2014 (vẫn được EASL 2022 tham chiếu):
- Theo nguyên nhân: Loại A (suy gan cấp), Loại B (shunt thông cửa mà không suy gan), Loại C (xơ gan ± shunt).
- Theo mức độ nghiêm trọng:
- Bệnh não gan tối thiểu (MHE) hoặc bệnh não gan thầm lặng (CHE): Không rõ ràng lâm sàng, chỉ phát hiện qua test tâm thần kinh (như Psychometric bệnh não ganpatic Encephalopathy Score – PHES hoặc Stroop test).
- Bệnh não gan biểu hiện (OHE): Rõ ràng, phân độ theo West Haven Criteria (WHC):
- Độ I: Thay đổi tính cách, rối loạn giấc ngủ, giảm tập trung.
- Độ II: Lơ mơ, run vẫy (asterixis), mất phương hướng.
- Độ III: Ngủ gà, nhầm lẫn nặng, rối loạn hành vi.
- Độ IV: Hôn mê.
- Theo thời gian: Episodic (cơn kịch phát), Recurrent (tái phát <6 tháng), Persistent (liên tục).
- Theo yếu tố khởi phát: Có hoặc không.
2. Chẩn đoán và đánh giá
Chẩn đoán bệnh não gan dựa trên lâm sàng ở bệnh nhân có bệnh gan, loại trừ nguyên nhân khác (nhiễm trùng, xuất huyết não, rối loạn điện giải). Theo EASL 2022, đo amoniac huyết tương ở bệnh nhân có rối loạn ý thức và bệnh gan; nếu amoniac bình thường, cần xem lại chẩn đoán bệnh não gan.
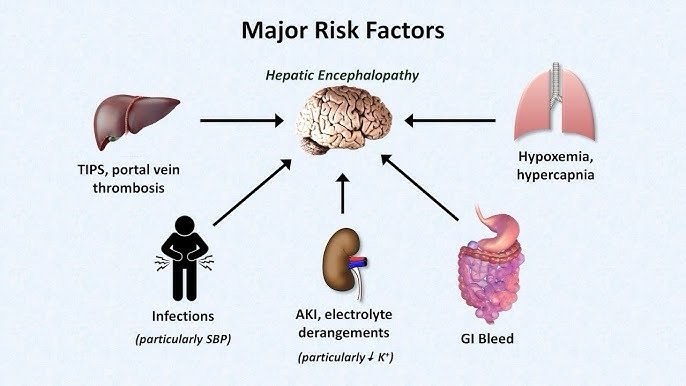
- Test đánh giá:
- Lâm sàng: Asterixis, Glasgow Coma Scale (GCS), Animal Naming Test (nếu <12 con vật trong 1 phút, nghi bệnh não gan).
- Test tâm thần kinh: PHES, Critical Flicker Frequency, EEG cho MHE/CHE (AASLD khuyến cáo test ở bệnh nhân ảnh hưởng chất lượng sống, như lái xe hoặc làm việc).
- Hình ảnh: MRI não thường bình thường, CT để loại trừ nguyên nhân khác.
Yếu tố khởi phát thường gặp: Nhiễm trùng (50%), chảy máu tiêu hóa, rối loạn điện giải (hạ kali), táo bón, lạm dụng lợi tiểu.
Kinh nghiệm: Luôn kiểm tra yếu tố khởi phát trước khi điều trị cụ thể bệnh não gan, vì xử lý chúng có thể giải quyết 90% trường hợp OHE.

3. Điều trị bệnh não gan: Cách tiếp cận từng bước
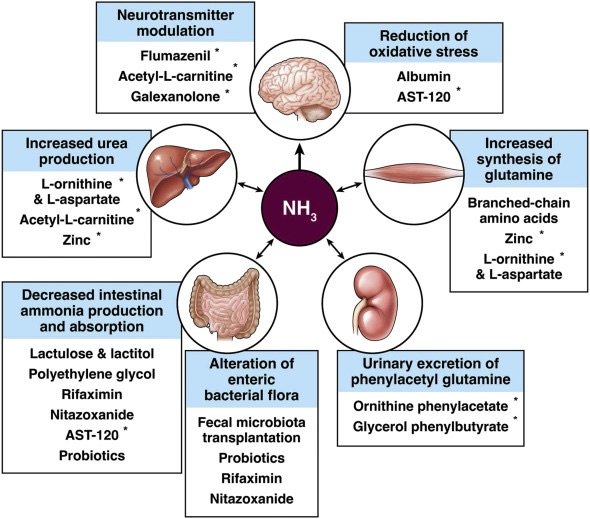
Điều trị bệnh não gan tập trung vào giảm amoniac, cải thiện microbiome đường ruột, dinh dưỡng và can thiệp nếu cần. Ưu tiên điều trị OHE; MHE/CHE chỉ điều trị chọn lọc.
Bước 1: Xử lý cấp cứu và yếu tố khởi phát
- Nếu GCS ≤8 hoặc bệnh não gan độ III/IV: Bảo vệ đường thở, thở máy nếu cần (tránh benzodiazepine, ưu tiên propofol). Tìm và điều trị yếu tố khởi phát đồng thời.
- Trong ICU: Truyền tĩnh mạch kháng sinh nếu nghi sepsis, bổ sung thiamine (đặc biệt nghiện rượu), tránh hạn chế protein.
Bước 2: Điều trị dược lý
- Lactulose (non-absorbable disaccharide): Thuốc đầu tay (AASLD/EASL cấp độ I, A). Cơ chế: Axit hóa ruột, chuyển amoniac thành ammonium không hấp thu, làm prebiotic. Liều khởi đầu 15-30 mL x 3 lần/ngày, điều chỉnh để đại tiện 2-3 lần/ngày mềm. Lưu ý: Giảm liều nếu tiêu chảy, tránh mất nước.
- Rifaximin: Kháng sinh không hấp thu, thêm vào lactulose cho dự phòng thứ phát OHE tái phát (sau 2 cơn trong 6 tháng, EASL 2022 cấp độ I, A). Liều 550 mg x 2 lần/ngày. Giảm viêm hệ thống, cải thiện microbiome.
- L-ornithine L-aspartate (LOLA): Tăng tổng hợp urea và glutamine, giảm amoniac. AASLD 2014 khuyến cáo dùng thêm nếu không đáp ứng lactulose/rifaximin (cấp độ I, B). EASL 2022 không khuyến cáo routine, nhưng meta-analysis cho thấy cải thiện bệnh não gan covert/overt. Liều: thêm LOLA 3g/ngày tăng dần đến 6g x 3 lần/ngày.
- Các thuốc khác: Branched-chain amino acids (BCAAs) nếu không dung nạp protein (AASLD cấp độ I, B). Neomycin/metronidazole thay thế nhưng tránh dài hạn do độc tính. Không bổ sung zinc thường quy (EASL 2022).
Bước 3: Dinh dưỡng và modulate microbiome
- Dinh dưỡng: bệnh não gan liên quan sarcopenia (teo cơ), cơ chế giảm amoniac. AASLD 2014: 35-40 kcal/kg/ngày, protein 1.2-1.5 g/kg/ngày (không hạn chế protein). Ăn nhỏ, đều đặn, thêm bữa tối muộn. Khuyến khích protein thực vật (ít tăng amoniac hơn thịt).
- Microbiome: Rối loạn vi khuẩn ruột góp phần bệnh não gan (tăng Enterobacteriaceae, giảm Bacteroidetes). EASL/AASLD khuyến khích probiotic (như Lactobacillus), nhưng dữ liệu hạn chế. Fecal microbiota transplantation (FMT) là liệu pháp mới, an toàn giai đoạn 1, cải thiện microbiome.
Kinh nghiệm: khuyến khích thực phẩm giàu fiber (rau củ, yogurt) để hỗ trợ microbiome.
Bước 4: Can thiệp và cấy ghép
- Embolization shunt thông cửa (SPSS): Nếu bệnh não gan kháng trị và shunt lớn (≥8-10 mm trên CT). EASL 2022 dựa trên nghiên cứu hồi cứu: Hiệu quả ở MELD ≤11, giảm bệnh não gan tái phát 49%. Rủi ro: Tăng áp lực cửa, chảy máu.
- Cấy ghép gan (LT): Điều trị cuối cùng cho bệnh não gan tái phát/persistent (EASL 2022: Khuyến cáo sau cơn OHE đầu, nếu UKELD ≥49 hoặc MELD cao). Giải quyết bệnh não gan hầu hết trường hợp.
Kinh nghiệm: Đa ngành (gan, ICU, X quang can thiệp, dinh dưỡng) quyết định.


