Fulltext miễn phí:
https://drive.google.com/file/d/1Vl69sbNgOBUIALhcmZ_gQAqRBFVD7DRu/view?usp=drive_link
Sinh lý bệnh:
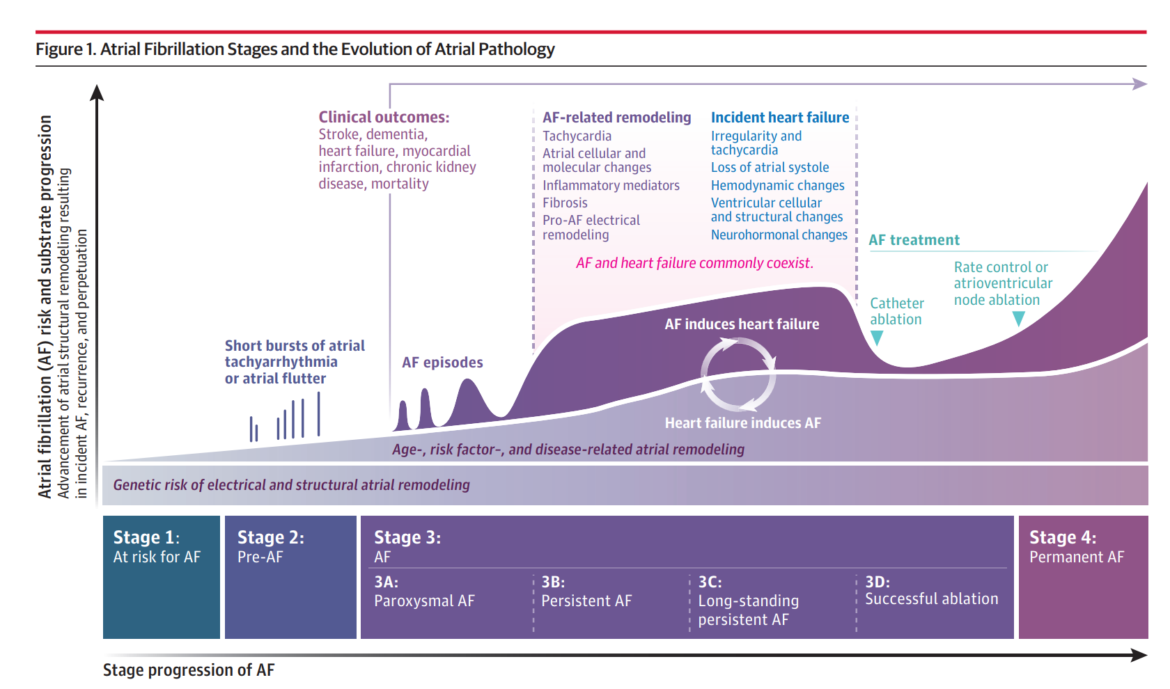
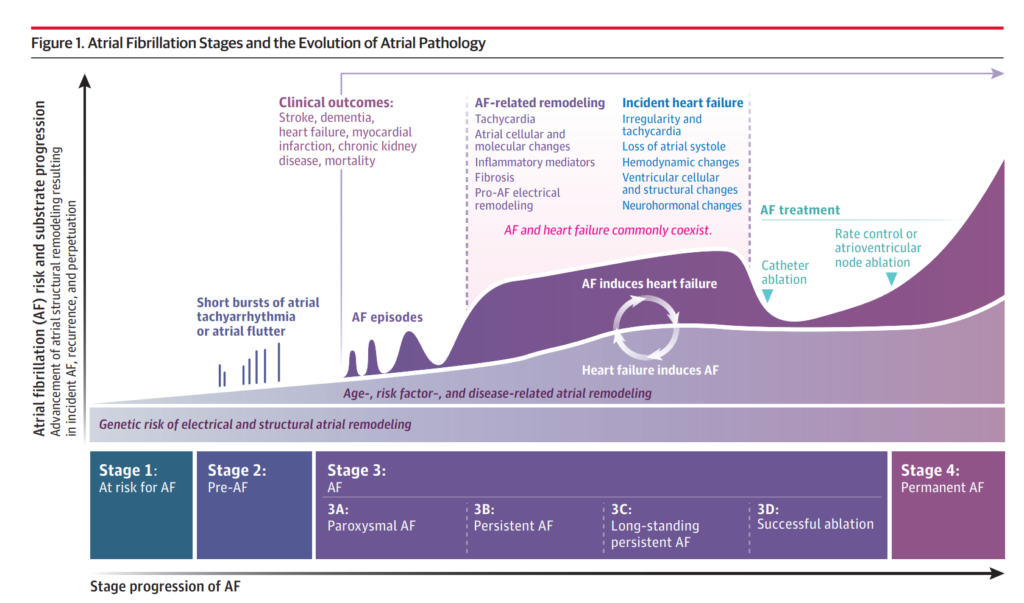
- Các nhịp đập sớm từ tâm nhĩ, chủ yếu xuất phát từ các dải cơ kéo dài từ chỗ nối tĩnh mạch phổi và tâm nhĩ, khởi phát AF.
- Sự duy trì AF do những thay đổi về điện sinh lý, cấu trúc và mô học của tâm nhĩ, tạo điều kiện cho vòng vào lại điện học.
- Các tình trạng nền như tăng huyết áp, béo phì và bệnh van tim góp phần vào những thay đổi này của tâm nhĩ.
Dịch tễ học:
- AF ngày càng phổ biến, ảnh hưởng đến khoảng 10,55 triệu người trưởng thành ở Hoa Kỳ vào năm 2019.
- Tỷ lệ mắc và tỷ lệ hiện hành của AF đang gia tăng, có thể do các yếu tố như dân số già, cải thiện khả năng phát hiện và tăng tỷ lệ sống sót đối với AF và các bệnh tim mạch liên quan.
- Tỷ lệ hiện hành toàn cầu của AF vào năm 2021 ước tính là 52,55 triệu người, với tỷ lệ cao hơn ở các nước có thu nhập cao.
- Các yếu tố nguy cơ bao gồm tuổi cao, hút thuốc, chiều cao, cân nặng, huyết áp cao, tiểu đường, bệnh tim, di truyền, tiêu thụ rượu, ngưng thở khi ngủ và cường giáp.
- Hoạt động thể chất liên quan đến giảm nguy cơ AF, ngoại trừ ở nam vận động viên sức bền.
Chẩn đoán:
- Khả năng phát hiện AF tăng lên với thời gian theo dõi ECG kéo dài.
- Máy ghi vòng lặp cấy ghép (ILR) cải thiện việc phát hiện AF, đặc biệt ở bệnh nhân đột quỵ thiếu máu cục bộ không có chẩn đoán AF trước đó.
- Thiết bị đeo, như đồng hồ thông minh, có thể phát hiện AF tiềm ẩn nhưng cần xác nhận bằng ECG.
- AF xuất hiện trong thời gian nằm viện do bệnh không liên quan tim mạch liên quan đến nguy cơ tái phát AF, đột quỵ và tử vong sau xuất viện cao hơn.
- Các tập nhịp nhanh nhĩ (AHRE) được phát hiện ở bệnh nhân có thiết bị điện tử cấy ghép tim liên quan đến nguy cơ đột quỵ cao hơn.
- Triệu chứng có thể bao gồm đánh trống ngực, khó thở, đau ngực và mệt mỏi; tuy nhiên, 10% đến 40% trường hợp AF không có triệu chứng.
- Xác nhận AF dựa trên việc phát hiện hoạt động nhĩ không đều và không có sóng P trên ECG.
- Phân loại AF: kịch phát (các đợt ≤ 7 ngày), dai dẳng (các đợt > 7 ngày), dai dẳng lâu dài (các đợt > 1 năm).
- Đánh giá AF mới bao gồm siêu âm tim qua thành ngực, các xét nghiệm cơ bản và có thể thử nghiệm gắng sức tim nếu cần.
Điều trị:
- Quản lý bao gồm thay đổi lối sống và các yếu tố nguy cơ, sử dụng thuốc chống đông đường uống để phòng ngừa đột quỵ và các chiến lược kiểm soát nhịp ở những bệnh nhân được chọn.
- Thay đổi lối sống được khuyến nghị cho tất cả các giai đoạn, tập trung vào giảm cân, tập thể dục, bỏ thuốc lá, giảm tiêu thụ rượu và kiểm soát huyết áp.
- Thuốc chống đông đường uống (OAC) được khuyến nghị cho bệnh nhân có nguy cơ đột quỵ ≥2% mỗi năm, với thuốc chống đông đường uống tác dụng trực tiếp (DOAC) được ưa chuộng hơn warfarin trong hầu hết các trường hợp.
- Kiểm soát nhịp nhằm khôi phục hoặc duy trì nhịp xoang, sử dụng thuốc chống loạn nhịp (AAD), sốc điện chuyển nhịp và/hoặc cắt đốt bằng ống thông.
- Kiểm soát nhịp sớm trong vòng một năm sau chẩn đoán cho thấy lợi ích trong việc giảm suy tim, nguy cơ đột quỵ và tử vong.
- Cắt đốt bằng ống thông hiệu quả trong việc duy trì nhịp xoang, đặc biệt ở những người có AF kịch phát có triệu chứng hoặc suy tim với phân suất tống máu giảm (HFrEF).
Lưu ý quan trọng:
- Tồn tại sự bất bình đẳng trong quản lý và kết quả AF dựa trên các yếu tố như giới tính, chủng tộc, dân tộc và các yếu tố xã hội kinh tế.
- Cần nghiên cứu thêm để giải quyết những chênh lệch này và tối ưu hóa chăm sóc AF cho tất cả bệnh nhân.